Дыхание должно происходить без зевоты,
всхлипов, кашля, одышки и чихания»

В 1871 году Да Коста (Da Costa Jacob — 1833-1900), американский врач, принимавший участие в Гражданской войне США, впервые применил термин «гипервентиляционный синдром (ГВС)» для характеристики нарушений дыхания у пациентов с так называемым «солдатским сердцем».
До настоящего времени нет соглашения относительно дефиниции гипервентиляционного синдрома. В непростой истории изучения нарушений регуляции дыхания для этого предлагались различные определения: «синдром Да Коста», «дыхательный невроз», «респираторный синдром», «респираторная дискинезия», «нейро-респираторная дистония», «идиопатическая одышка», «нейрогенная гипервентиляция», «нейрореспираторный синдром», «неустойчивое дыхание», «поведенческая одышка» («behavioural breathlessness»). Существуют предложения относить определение «диспропорциональная одышка», к синонимам гипервентиляционного синдрома. В клиническую практику начинает внедряться понятие “дисфункциональное дыхание» («dysfunctional breathing»).
Гипервентиляционный синдром является общеклинической проблемой. Гипервентиляционный синдром входит в круг диагностических проблем больных с так называемой «необъяснимой», «непонятной» («сlinically unexplained dyspnea») одышкой.
Актуальность проблемы гипервентиляционного синдрома во многом определяется тем, что практические врачи недостаточно знакомы с его основными клиническими проявлениями, принципами диагностики, методами лечения. Нераспознанный гипервентиляционный синдром служит причиной многочисленных консультаций самых различных специалистов, ненужных, часто дорогостоящих исследований, неадекватной терапии, длительной нетрудоспособности. Многие больные обращаются к врачам альтернативной медицины, к псевдоспециалистам по различным видам дыхательной гимнастики.
Гипервентиляционный синдром встречается в 6-11% от числа пациентов общей практики. Соотношение мужчин и женщин 1:4, 1:5; чаще наблюдается в 30-40 лет, но возможно развитие в других возрастных группах, включая детей и пожилых. L.C. Lum (1987) подчеркивал, что «каждый врач в течение недели может встретить хотя бы одного больного с гипервентиляционным синдромом». Острое течение гипервентиляционного синдрома (ОГВС) встречается значительно реже, чем хроническое и составляет лишь 1-2% среди общего числа больных с гипервентиляционным синдромом.
Причины развития гипервентиляционного синдрома довольно многочисленны. Это неврологические и психические расстройства, вегетативные нарушения, болезни органов дыхания, некоторые заболевания сердечно-сосудистой системы, органов пищеварения, экзогенные и эндогенные интоксикации, лекарственные средства (салицилаты, метилксантины, бета-стимуляторы, прогестерон) и др. Считается, что в 5% случаев гипервентиляционный синдром имеет только органическую природу, в 60% случаев только психогенную, в остальных — комбинации этих причин.
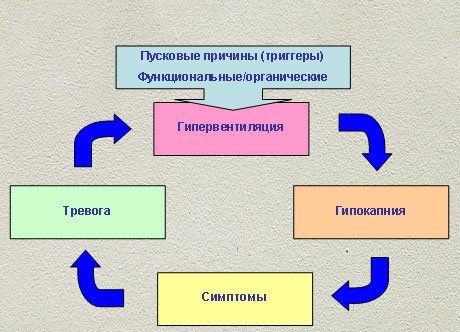
При развитии гипервентиляционного синдрома пусковые (триггерные) причины: стресс, боль, инфекция, рефлекторное воздействие и др. способствуют неадекватному увеличению легочной вентиляции и развитию гипокапнических нарушений газообмена. Немаловажное значение в патогенезе гипервентиляционного синдрома имеет повышенная чувствительность регуляторных структур дыхания индивидуума к гипокапнии.
Важной особенностью развития гипервентиляционного синдрома является то обстоятельство, что если причины, являющиеся пусковыми (триггерными), устраняются, то гипервентиляция, которая уже не соответствует требованиям конкретной ситуации, сохраняется, сохраняется и гипокапния. Происходит стабилизация гипокапнических нарушений газообмена и формируется «порочный круг» гипервентиляционного синдрома, который начинает циркулировать автономно и симптомы могут персистировать достаточно долго. Впервые подобную структуру «порочного круга» представил B.I. Lewis (1957).
Диагностика гипервентиляционного синдрома в первую очередь опирается на знание врачей самых различных специальностей об особенностях клинической картины гипервентиляционного синдрома. Cреди «ключей», необходимых для распознавания гипервентиляционного синдрома, приводится следующий: «жалобы больного, ставящие в тупик других врачей». гипервентиляционный синдром должен устанавливаться только после проведения дифференциальной диагностики с другими заболеваниями, протекающими с синдромом одышки.
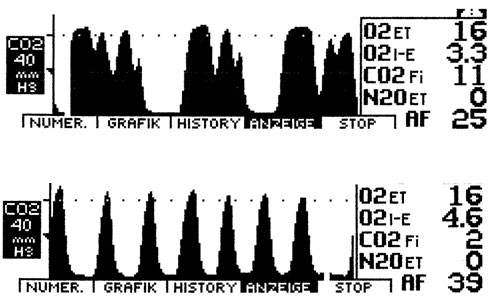
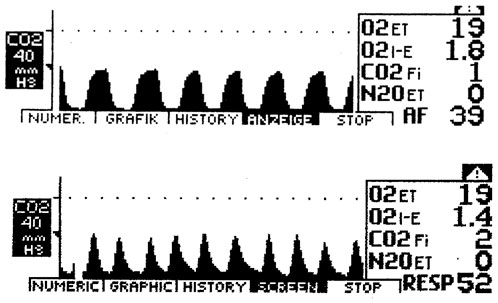
Капнография. Решающим для объективного подтверждении гипервентиляционного синдрома служит определение низких значений РetСО2 в покое или после пробы с произвольной гипервентиляцией. Современные технологии позволяют осуществлять подобные исследования в амбулаторных условиях. О гипокапнии свидетельствует снижение уровеня РetСО2 менее 35 мм рт.ст. Если у пациента с предположительным гипервентиляционным синдромом в условиях покоя определяются нормальные значения углекислоты в альвеолярном воздухе, рекомендуется проведение пробы с произвольной гипервентиляцией. Во время которой осуществляется мониторинг уровня РetСО2. Форсированное дыхание провоцирует симптомы, обусловленные гипокапнией.
Нормальная капнограмма

Капнограмма больного с гипервентиляционным синдромом

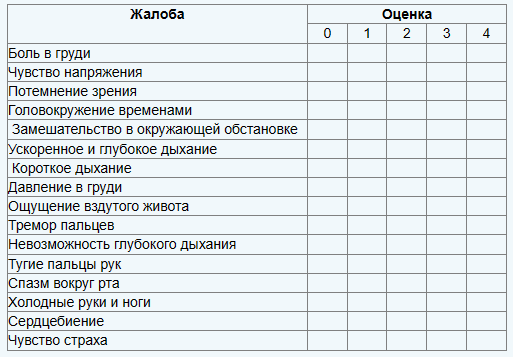
Департаментом пульмонологии университета г. Наймиген (Nijmegen), Голландия, разработан Наймигенский вопросник («Nijmegen questionnaire») для выявления физиологических показателей дизрегуляции вентиляции, сопоставимых с гипервентиляционным синдромом. Анкета содержит 16 пунктов, которые оцениваются по 5-балльной шкале (0 — никогда, 4 — очень часто). Минимальные и максимальные достижимые числа 0 и 64 соответственно.
Факторная оценка жалоб
Данный вопросник нашел свое применение для скрининг-диагностики гипервентиляционного синдрома. Существует положение, что использование данного вопросника позволяет корректно предсказывать гипервентиляционный синдром в 90% от всех случаев.
В основе развития клинических проявлений гипервентиляционного синдрома лежат гипокапнические нарушения газообмена. Действие гипокапнии на различные органы и системы является многофакторным, однако низкая величина СО2 сама по себе не обязательно вызывает симптомы. Имеет значение индивидуальная чувствительность и адаптация к хронической гипокапнии.
Основные клинические проявления гипервентиляционного синдрома
Среди множества клинических проявлений гипервентиляционного синдрома одышка является ведущей жалобой и встречается практически в 100% случаев. Одышка может быть единственным клиническим проявлением, но чаще сочетается с другими симптомами. Частыми бывают вздохи (глубокий вдох с последующим глубоким выдохом), причина и физиологическое значение которых, окончательно неясно.
Боли в грудной клетке отмечаются у 50-100% больных. К возможным механизмам возникновения болей в грудной клетке при гипервентиляционном синдроме относят:
1) механический фактор - аэрофагия и растяжение легких;
2) мышечный фактор - повышение тонуса скелетной мускулатуры;
3) повышение симпатического тонуса, приводящего к сердцебиению;
4) «катехоламиновая миопатия»;
5) вазоконстрикция коронарных сосудов и ухудшение оксигенации из-за эффекта Бора.
Неврологические симптомы - головокружение, парестезии, головные боли, синкопальные состояния находятся на 2-3 местах по частоте возникновения. Отмечается их безусловная связь с изменением тонуса сосудов. СО2 является важнейшим регулятором мозгового сосудистого тонуса. Возможны карпопедальные спазмы. Мышечная боль, тремор, мышечная слабость - нередкие симптомы гипервентиляционного синдрома.
Среди клинических проявлений гипервентиляционного синдрома важное место занимают психоэмоциональные расстройства: тревога, беспокойство, бессонница, страх. Существуют две прямо противоположные точки зрения о месте этих расстройств в этиопатогенезе гипервентиляционного синдрома. Одни считают, что психогенные нарушения являются первичными в становлении гипервентиляционного синдрома, другие доказывают, что психогенные нарушения являются следствием гипокапнических расстройств. Все едины в том, что психогенные нарушения, имея различную степень выраженности, действительно встречаются часто и во многом определяют характер течения гипервентиляционного синдрома.
Реже при гипервентиляционном синдроме отмечаются диспептические нарушения, которые проявляются болями в эпигастральной области, дисфагией, сухостью во рту, аэрофагией, запорами. Возможны урологические и сексуальные расстройства. Общие жалобы включают снижение трудоспособности, слабость, утомляемость, субфебрилитет.
В клинике внутренних болезней понятие функциональных нарушений дыхания является недостаточно принятым, хотя категории функциональных расстройств в кардиологии и гастроэнтерологии давно является общепризнанными. М. Thomas (2001) подчеркивает: «Мы рассматриваем проблемы функциональных нарушений в других физиологических системах, однако эту концепцию пока не применили к дыхательной системе». В последние годы в клинической практике для характеристики функциональных нарушений дыхания стал применяться термин «дисфункциональное дыхание». Приоритет внедрения этого термина относят Ван Диксхорну (J. van Dixhoorn), который привел его в работе «Гипервентиляция и дисфункциональное дыхание». Основанием для этого явилось понимание, что при функциональных нарушениях дыхания (abnormal breathing) возможны различные изменения паттерна дыхания и значений РetCO2, а не только ипокапнические расстройства, характерные для ГВС. Дисфункциональное дыхание может проявляться также быстрым, аритмичным, поверхностным дыханием, частыми вздохами, преобладанием грудного типа дыхания.
При лечении больных с гипервентиляционным синдромом используют методы психотерапии, фармакотерапии, коррекцию дыхательных расстройств с применением дыхательной гимнастики или методов биообратной связи (БОС). Лечение должен осуществлять врач, знающий эту проблему. При легком течении могут быть достаточными разъяснения, инструктажи по проведению релаксирующей дыхательной гимнастики. Основной задачей дыхательной гимнастики является уменьшение явлений гипервентиляции. Эмпирически было обнаружено, что при рациональном дыхании, поддерживающем уровень СО2 в пределах нормальных значений, исчезают симптомы гипервентиляционного синдрома.
Спектр фармакологических препаратов, применяемых для лечения гипервентиляционного синдрома, включает бензодиазепины, трициклические антидепрессанты, пиридоксин, L-триптофан, магний, кальций. Является оправданным применение бета-адреноблокаторов. При адекватной терапии каждый пациент, как правило, отмечает улучшение своего состояния. Желательно, чтобы больной не менее года находился под наблюдением врача, знакомого с основными принципами лечения гипервентиляционного синдрома.